もくじ
老年看護で避けて通れない認知症
昔はボケという言い方がされていた「物忘れ」
今は世の中に認知症という名が浸透しボケという人は少なくなりました。現在、65歳以上の17%が認知症と言われ全国で450〜600万人いると言われています。軽症も含めるとなんと1000万人と言われるほど多いです。
私は小児科病棟勤務なのですがなんですが、小児が少ない時は内科の混合病棟となる病棟です。常に少人数の高齢者が入院している状況で、そんな多くない高齢者の中でも認知症はいますし、かなり認知機能の低下がすすんだ方もいます。
もはや稀なことではなくなった認知症は、医療・看護の世界で避けては通れないのです。
単なる物忘れと思われてしまう認知症ですが、長期記憶はあるので昔の出来事は覚えていることが多い。昔の生活状況を知ることで、今のケアにつなげていくことができます。
頭ごなしに「だめ」「危険」を連発するのではなく、どうしてその行動を取ったのか?どうしておうちに帰りたがるのか?深夜に徘徊するのか?
それぞれの思いがあっての行動だということを忘れてはいきません。
入院で認知症が悪化する
認知症患者が入院して1番の問題となるのは、コミュニケーションが取りにくい、指示が入りにくい。ということで、急性期病院に入院した目的のはずの治療へ影響が大きく、そこが大変な問題となっています。
点滴の自己抜去があったり、フラフラして歩いて転倒だったりと、時に骨折したりと・・環境の変化によってせん妄が出現、ときに身体拘束が必要となったり、認知症がさらに悪化、合併症など危険もあります。医療費のコストは上がる一方で、さぁ大変。
入院する前より認知症が悪化してしまうのは、認知症患者のせん妄出現率は7割と言われ、せん妄が出現すると認知症の悪化速度が約10倍に跳ね上がると言われています。転倒リスクもあり、他患者に危険を及ぼす、などの理由で今までできていたことに制限がかかってしまう。
病気を治療するだけだと思って入院させた家族視点から見ると、なんで認知症が悪化してしまったのだろう?と疑問があることは間違いありません。
治療が終わって退院しても、認知症が進んでいるならまた自宅に戻れるかどうか分かりません。家族の介護負担はどうなのか。認知症が進行したまま自宅に戻ることで家族介護者が疲弊します。じゃあ施設に転院!かというと本人・家族の意向は?また施設入所は増え続けているので、調整できるまで待ちの状態が多く、病院の在院日数が増えることもあります。
認知症の方が入院するメリット・デメリットを天秤にかけて検討するべき問題であり、医療者の倫理・患者の意識決定支援などが求められてきます。
認知症だけでなく高齢者の入院に伴うリスクは、せん妄、認知機能の低下、転倒、血栓塞栓症の発症、薬剤の多用化、医原性事故(転倒・ライン感染など)、院内感染の危機、廃用性筋萎縮により介護依存度が高くなる、栄養障害・・・とあげ出したらキリがないほど多い。
入院すると治療が円滑に進まない、治療が帰って有害となる、ゴールが見えない、ADLが低下する、面会制限によって家族関係性の変化・不安の増大。介護負担が大きくなり医療依存度が高くなり、元いた生活場所に戻れないことが多い
コロナ禍だけど、それだけではない医療の現実にがあります。
看護学生でも認知症の患者さんを受け持つことは多いと思います。
そこで今回は看護学生さん向けに、認知症についての看護問題などについて解説していますので、看護実習などで活用できたら幸いです。
認知症の定義
認知症の定義:一度正常なレベルまで達した精神機能が何からの脳障害により、回復不可能な形で損なわれた状態である。
認知症って単なる物忘れが多いとか思われがちですが、実は物忘れが判断基準ではありません。
判断基準は実はとても簡単で、一人暮らしができそうか?本人が社会生活で苦労が増えたか?です。
- あれ、それが増えたか
- 服薬の自己管理ができるか
- お料理などの段取りができるか
- 一度に複数の動作ができるか
- 今まで数種類のおかずを作れたが一品しか作れない、またはご飯がパターン化している
- 男性の場合は疲れやすいなどの症状も多い
- 今までできていたセルフケア能力は保たれているか?(例えばインスリン自己注やストーマのケア)
- 痛みがある時に痛み止めが飲めるか 自分で考え、臨機応変の行動ができるか
- 緊急である判断ができるか 緊急時に家族や救急車に連絡できるかADLではなく、IADLを主に見るのが特徴です。
ADLはご飯を食べる動作。IADLは弁当を買ってきて食べた後の片付け、ゴミ出しができるかなどの一連の動作のことを言います。できない場合は、ゴミ屋敷になっていく、不衛生になって感染症を起こしてしまうなどの状態になってしまいます。認知症軽度の場合は、サポートがあれば一人暮らしできると言われています。地域医療が必要ってことですね!
認知症の種類
主な認知症の原因は4つあります。
アルツハイマー型認知症が1番多く、こちらが認知症の7割を占めています。
脳にアミロイドβという異常なタンパクが側頭葉と頭頂葉に蓄積することで症状が出現。傷害される部位が、地図など位置関係を司る場所であるため、最初は迷子になったり、トイレの場所が分からないなどが初期症状として出ます。そして次第に全般的な脳機能低下が進みます。
原因不明のため、残念ながら根本的な治療がまだありません。
40-50代で発症する若年性アルツハイマー認知症もあります。
2番目に多いのは、血管性認知症。
脳血管障害が原因で発症。脳梗塞や脳出血などの部位に関連した機能障害が起きます。考える速度が落ちたり、反応までに時間がかかるようになります。
麻痺があることが多く、転倒リスクが高い。
次にレビー小体型認知症
αシヌクレインというタンパク質が蓄積しレビー小体となって神経細胞死を誘発することによって起こる認知症です。アルツハイマーの親戚みたいなものですが、場所が後頭葉なので幻視やパーキンソン症状が出るのが特徴。
認知機能が良いときと悪いときが波のように変化するので、しっかりしている時もあり初期では気づかれないことも多い。
私も看護学生の時に受け持ちました。小刻み歩行で転倒リスクも高く、幻視で虫が見えていてよく捕まえようとしていたのが印象的です。
最後に、前頭側頭型認知症です
前頭葉と側頭葉が萎縮して、神経細胞が失われることで症状が出ます。人格や行動に関わる部位なので、性格変化や社会性の消失などが初期で現れます。無関心であったり、偏食・過食になることもあります。
認知症の中核症状、行動・心理症状
- 記憶障害:忘れるというより、新しいこと覚えられない
- 見当識傷害:(時間→場所→人の順に傷害されやすい)今が何月何日かわからない 周囲を確認してもどこかわからない 今何をする時なのかわからない
- 実行機能障害:何かをするときに今までより時間がかかる 目的を達成するためにどんな手順ですれば良いかわからない
- 注意傷害:周囲の人が気になる ザワザワしていると必要なところに注意が向けられない 話の内容が頭に入ってこない
- 視空間認知傷害:お皿の柄と食べ物の境目がわからない 周囲との距離感がわからない
- コニュニケーション傷害:長い文章が出てこない 会話・言葉が出てこない 伝えたい内容が伝えられない
- 失行:服はわかるけど上手く着られない スプーンはわかるけど使い方がわからない
- 失認:目に入るものが食べ物か洋服かわからない
- 失語:文字がなんの意味かわからない
中核症状が出現すると、本人でも違和感があったり、わからないことの連続で不安・混乱を起こすことも多いと言われています。
治療薬
根本的な治療はないものの症状を遅らせるコリンエステラーゼ阻害薬があります。
およそ半年ほどの認知症状を遅らせることができると言われています。
「たった半年?」って思っちゃいました。内服薬には副作用もあり、もちろんこちらにもあって食欲低下や下痢・便秘の消化器症状が2割に出現すると言われています。
副作用もありますが、家でボーっとしている時間が長い、無気力で寝ている時間が多いなどの場合は、副作用よりも本人のQOLを保つために飲んだほうがいいことも。
家族とよく話あることも大切になってきます。
認知症への関わり方・ポイント
- 会話は低いトーンで、ゆっくり、はっきり、短い分で具体的に
- 同じ言葉繰り返しても良いし、むしろ大切なことは繰り返すことが大切
- 不意打ちが苦手なので、今日の日程をメモに書いてテーブルの上に置いて何度も見えるようにするなどの工夫次第で、治療やリハビリについて拒否や混乱なく過ごすことができるようになると言われています
- 痛みを感じても訴えにくいため、疼痛は客観的にPAINAD(認知症高齢者の痛みのサイン)で評価。早期に疼痛評価することで合併症予防になったり、鎮痛剤の内服で早期離床につなげることが可能となります
PAINADは2003年に米国で開発されました。呼吸・ネガティブな啼鳴・顔の表情・ボディランゲージ・慰めやすさの5項目を0〜2点で評価。
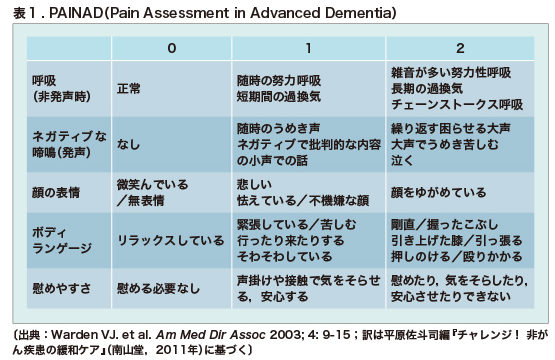 項目数が少なく簡単であるため海外のケア現場で最も活用されていますが実は有用性の検証は少ないというもの。私の病棟でもこちらたまに使っています。
項目数が少なく簡単であるため海外のケア現場で最も活用されていますが実は有用性の検証は少ないというもの。私の病棟でもこちらたまに使っています。
もう一つAbbey pain scale疼痛スケールがあります。こちらは認知機能低下により痛みの自己評価が難しい場合に他覚的に評価できるというもの。2004年にオーストラリアで開発されました。発声,顔の表情,ボディランゲージの変化,行動の変化,ケアや脈などの生理的変化,関節炎などの身体的変化の6項目で評価する。痛みの程度を,①0~2点:痛みなし②3~7点:軽度③ 8~13点:中等度④14~18点:重度 の4段階で評価するとともに,痛みの種類を評価しているのが特徴。
苦痛評価法として優れているとされており、PAINADよりもこちらの方が有用性はあるのではないでしょうか。
ただ、日本ではあまりまだ使われいなく英語で書かれたスケールしかありませんでした(泣)発見次第更新します。。
食事中溜め込みなどはないか、食事を全く摂らなくなった。。実は口内炎などがある可能性もあったり。離床を嫌がるのは、実は身体のどこかが痛いのではないか。
認知症だから、鈍っていてどこも痛くないのでは?と思われがち。自己表現できないからこそ、こちらから客観的に評価していきましょう(^^)
認知症高齢者にとってそこまでの会話スキルは必要ありません。
今までの生活や大切にしていること知ること、そして早期に家族の元へ返すという努力をすること。
私たちは話を聞くことを重点におき、アセスメントして接していくことが大切なことです。
アセスメントの視点
- 認知症の中核症状は何が出ているか
- 何が傷害されていて、どのような能力が残っているか
- 認知症の重症度は今どの辺りか
- 認知症症状が生活にどのように影響しているか
そして大切なのは、こちらを元に全人的に見る視点です!
身体的苦痛:症状、身体に合わないベット、車椅子、自助具、不適切なポジショニング、身体拘束で苦痛の増大させていないか、苦痛を伴うケアの有無
心理的苦痛:症状・治療・見慣れない環境、時間・場所がわからない、できることををさせてもらえない、身体拘束
社会的苦痛:役割の喪失、周囲との関係性、家族と面会できない、話をする機会が少ないない
スピリチュアルペイン:人から世話を受ける、楽しみがない、生きがいがない
アセスメントに必要な情報
現病歴・既往歴
普段のADL・IADL 要介護度、利用している介護サービス
認知症高齢者の日常生活自立度
認知機能障害の程度、BPSDの有無、発症時期や診断時期
身体症状 精神症状(行動・仕草・表情) 感覚障害の有無(視力・聴力)
身体的苦痛や精神的苦痛のサイン
病状や現在の状況の捉え方
普段の暮らし方、家族との関係性
人となり 生活史
大切にしていることもの習慣価値観など
愛情のあるものこと 落ち着けること
誇りに思っていること 気がかりなこと 心配なこと
どこから情報を得るか
観察して捉える(行動・仕草・表情から)
会話の中から捉える
本人に聞く
普段の生活を知っている人から聞く(主な介護者、訪問看護師、介護職、ケアマネ、施設職員、かかりつけ医、主治医や外来看護師)
カルテや記録 訪問看護サマリ 介護情報提供書 施設サマリなど
コロナ禍で大切にすること
コロナ禍の中、今必要なのはコミュ力!ケアする私たちのコミュニケーション力が左右します!
マスクで隠れているので目元笑顔を意識!
普段よりも口角・頬を上にあげることで柔らかい印象になります。
優しい声掛け、肩を優しく触るタッチをする。
正面から視線を合わし、マスクをしているため普段よりも大きな声でゆっくりはっきり 大きくうなづく 身振り・手振りを入れて表現力をつける
感染対策のためにPPE装着していることを説明する
物とられ妄想や、怒り易い方などで自分の気持ちが落ち着かない時は他の人にお願いする勇気も大切。関わる私たちが第一に落ち着いていることが大切ということです。
リアリティオリエンテーション
認知症は、記憶障害はあるけど全く覚えることができないわけではありません。現実認識するために明確にする心理療法でリアリティオリエンテーションという技法があります。
自分は誰で今日は何日でここはどこで今何をしているのか。の情報を意図的に繰り返します。大切なのは必要な情報を選択して繰り返して伝えるということ。
まとめ
住み慣れた地域で、自分らしい暮らしを最後まで続けるために、医療・地域・家族でサポート!
認知症看護認定看護師という看護師の中でも専門もいます。
患者も家族も安心して過ごせるようサポートすることで生きがい、やりがいにもつながります。
誰もが認知症になる可能性があります。知識を持つことで誰かの助けになることができます!